肾上腺素在过敏治疗中的地位
过敏反应治疗中肾上腺素是一线干预用药,此所谓「肾上腺素 first,肾上腺素 fast」,高度疑似过敏反应且累及呼吸系统、心血管系统,必须毫不犹豫的迅速肌注肾上腺素。
肾上腺素兼有 α 受体与 β 受体激动作用,在治疗过敏反应时的药理作用主要如下:
α1 受体引起外周血管收缩,肾上腺素因而可逆转低血压与粘膜水肿;
β1 受体激动作用可增加心率与心肌收缩力,从而逆转低血压;
β2 受体激动作用可逆转支气管痉挛并减少炎症介质的释放。
肾上腺素是治疗过敏反应「救命药」, 可预防并缓解气道粘膜水肿从而避免气道阻塞,可用于治疗低血压、休克,可降低严重过敏反应的住院率与死亡率。
在危及生命的严重过敏反应紧急救治时,肾上腺素的使用没有绝对禁忌症,但对于老年及有心血管疾病史的患者仍应权衡利弊谨慎使用。
国内现状:对肾上腺素的地位认识不足
国内对肾上腺素的一线地位可能存在认识不足,2020 年 Chunyan Jiang 等发表了研究:《中国过敏反应初始治疗与国际指南的差距:对 819 例个案报道的回顾分析》。
作者共收集到国内 748 篇个案报道共 819 个过敏反应病例。移除过敏原(57.3%)与吸氧(42.1%)是两大最常用的初始干预措施,紧随其后的是激素(19.8%)与静脉输液(14.9%),只有 14.2% 的患者接受了合适的肾上腺素的一线干预。
共 580 位患者接受了肾上腺素治疗,初始剂量从儿童的 0.03 mg 到成人的 20 mg。在儿童组,最常见的用药途径是静脉注射(bolus,弹丸状注射,41.2%),皮下注射 41.2%,只有 7 名儿童(13.7%)接受了肌注。在成人中,静注 46.0%,皮下注射 36.1%,肌注仅占 16.3%。
另一个国内研究显示,严重过敏反应患者有 70% 在急诊处理时使用糖皮质激素,仅 26% 使用肾上腺素,即使在重度病例,肾上腺素的使用率也仅为 34.6%。
肾上腺素的未充分使用、不恰当的静脉注射和药物过量是我国过敏反应肾上腺素使用存在的主要问题。
以上研究均提示,我国医师对严重过敏反应的认识仍需提高,且需规范救治措施,尤其是肾上腺素的使用。
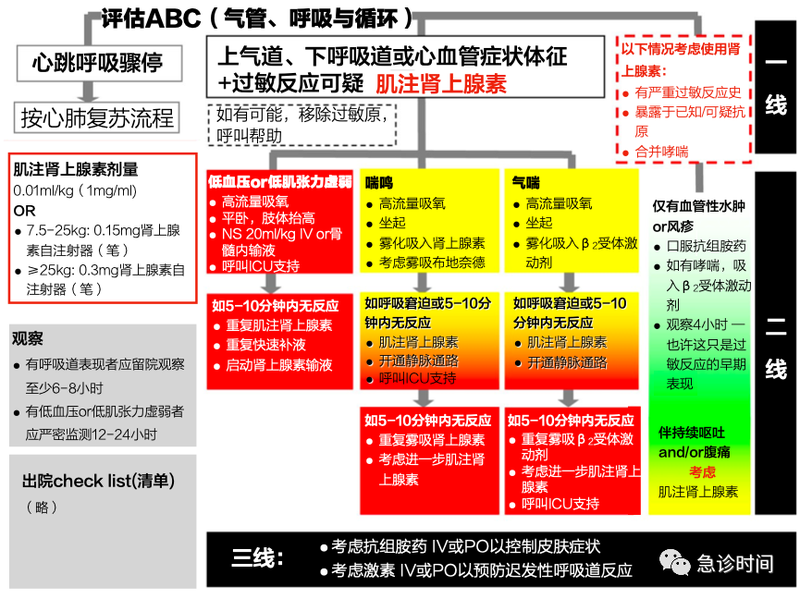
严重过敏反应抢救流程
当发生严重过敏反应时,需要立即评估气道、呼吸、循环、功能障碍等,及时进行救治。
1、切断过敏原
临床上引起严重过敏反应的药物以β-内酰胺抗生素、中药注射剂和生物制品最为多见,给药途径则以静脉用药发生率最高,约占78.22%。
当发生过敏性休克时,立即除去过敏原。如患者为静脉用药时,停止输液,换掉输液器和管道,不要拔针,保留静脉通路。
2、注射肾上腺素
严重过敏反应一经确诊,第一时间注射肾上腺素。
2.1 肌肉注射
肾上腺素最佳使用方式是大腿中外侧肌肉注射。
药品:1:1000肾上腺素注射液(规格:1 mL:1 mg);剂量:按0.01 mg/kg计算,成人最大剂量为0.5 mL(0.5 mg)。
儿童给药方案各异,按年龄的肌注剂量如下:6个月以下,50 μg(0.05 mL);6个月~6岁,120 μg(0.12 mL);6~12岁,250 μg(0.25 mL)(摘自《马丁代尔药物大典》,仅供参考)
肾上腺素可以重复应用,但是要至少间隔5分钟,直到患者的状况稳定。
特别提醒:肾上腺素皮下注射吸收较慢,6~15分钟后起效。国外皮下注射法早已寿终正寝,希望国内再也见不到这一用法。
2.2 静脉注射
极危重患者,如收缩压0~40 mmHg,或有严重喉头水肿征象的患者,应该静脉给予肾上腺素。
药品:1:10000肾上腺素注射液;配制:取规格为1 mL:1mg的肾上腺素注射液1ml,用0.9%的氯化钠注射液稀释10倍。
剂量:取1:10000肾上腺素静脉注射3~5mL,缓慢静推至少5分钟。或:1mL肾上腺素注射液(1mL:1 mg)+5%葡糖糖溶液250 mL中静脉滴注,滴速为1~4 μg/min。
特别提醒1:静脉应用肾上腺素的患者需要全程监控心电图、血压、脉氧,以防发生高血压危象及心室颤动。
特别提醒2:即使在心肺复苏中,由于大剂量肾上腺素不利于长期生存,也不再被推荐。肾上腺素用于心肺复苏时的标准剂量为1 mg,即把1mg肾上腺素稀释在生理盐水10 mL 静脉注射,再继续推注生理盐水20 mL,然后抬高上肢30 s。每3~5 min给1次1 mg。
3、液体支持
循环系统不稳定的患者,既需要肾上腺素又需要液体支持。因为如果没有有效地循环血量,肾上腺素是无效的。
可以用晶体或胶体溶液,通常为0.9%氯化钠注射液。起始量为10~20分钟内输入20 ml/kg。必要时可以重复使用。如果输液量超过40ml/kg要考虑多巴胺或肾上腺素等升压药支持。
4、糖皮质激素和抗组胺药
4.1 糖皮质激素
早期大剂量静脉输注糖皮质激素可能降低晚期呼吸道疾病的风险,如氢化可的松(200~400 mg)或甲泼尼龙(120~240 mg)静脉滴注。
但是,不应该把皮质激素作为严重过敏反应的一线治疗。激素起效不够快,尚未充分证实其能否降低迟发反应的危险。
4.2 抗组胺药
可静脉或肌注给予抗组胺药,如苯海拉明和氯苯那敏,以缓解皮肤的相关症状。
特别提醒1:国内常用的抗组胺药为异丙嗪。但是,异丙嗪可致2岁以下儿童呼吸抑制甚至死亡,故2岁以下儿童应禁用。
特别提醒2:国内外指南均未推荐10%葡萄糖酸钙注射液用于严重过敏反应和心肺复苏的抢救;只有高血钾、低血钙或钙通道阻滞剂中毒时,钙剂治疗才有效,其它情况均不用钙剂治疗。
过敏抢救使用激素是否合理?
严重过敏反应时糖皮质激素不能挽救生命,不应作为初始或唯一治疗。
激素在严重过敏反应救治中属于二线用药(中国指南),而欧洲指南则定义为三线用药,其地位远不及肾上腺素。
全身性使用激素或可降低发生双相反应或迟发相反应的风险。(注:双相反应是指过敏反应初次症状缓解后,数天内在未接触过敏原情况下过敏反应再度发作), 吸入激素可用于治疗气道粘膜水肿引起的气道阻塞。
激素与抗组胺类药物不能预防炎症介质的释放,对严重过敏反应的初始症状体征无作用或作用非常轻微,无法缓解危及生命的上气道或下呼吸道阻塞、低血压或休克,最终无法挽救生命。
5、高血糖素
严重的过敏性疾病对对使用肾上腺素无效的患者,尤其是那些应用β-受体阻断剂的患者,静脉注射高血糖素可能有效。
6、监护
严重过敏反应治疗好转后需要观察,但尚无证据提示需要观察多长时间。
伴有呼吸系统损伤的患者,应该至少监测6~8个小时;伴有血压过低的患者至少要监测12~24小时。
严重过敏反应如何诊断?
说了过敏反应的治疗,还是补充说明一下诊断吧。过敏反应可以通过临床诊断,其诊断标准可见表1。
表 1 过敏反应的诊断标准(EAACI anaphylaxis guidelines 2014)

而国内 2019 年《严重过敏反应急救指南》的诊断标准与 2014 年 EAACI 指南基本相似。
需要指出的是,仅有皮肤粘膜累及的过敏反应算不上严重过敏反应,属于 I 级过敏反应(IV 级为心跳呼吸骤停),大部分情况下无需肌注肾上腺素,仅需要抗组胺等治疗。
严重过敏反应抢救错误案例
错误一:肾上腺素皮下注射
患者,女,52岁。2015年2月27日,因转氨酶升高,遵医嘱予以异甘草酸镁150 mg+10%葡萄糖注射液500 mL,静滴。
输液约2分钟时,患者出现嘴唇发绀、叹息样呼吸、四肢发冷,颈动脉搏动不能扪及。立即停药,胸外心脏按压、吸痰、吸氧,乳酸钠林格注射液500 mL,静滴;肾上腺素1 mg,皮下注射。最终抢救无效死亡。
错误二:把糖皮质激素作为首选药
患者,女,84岁,诊断为“慢性胃炎,肺部感染”。入院后给予抑酸护胃药、抗感染药、止咳化痰药、补液支持等综合治疗。
2009年12月21日,静脉滴注低分子右旋糖酐氨基酸注射液500 ml。在输液1分钟左右,患者突发胸闷、气急,颜面紫绀,呼吸困难,血压测不到。立即停药,予气管插管,吸痰,呼吸机辅助通气,同时强心、升压,心脏按压,静脉注射地塞米松15 mg抗过敏治疗,数分钟后死亡。
错误三:静注或滴注10%葡萄糖酸钙注射液
患者,女,48岁。因胸片示支气管炎症,给予头孢哌酮/舒巴坦钠3 g+0.9%氯化钠注射液250 mL,静脉滴注。
输液约10分钟,患者出现呼吸困难、口唇发绀,血压未测及,脉搏消失,意识丧失等。立即停药,给予吸氧,肾上腺素1.5 mg肌内注射,地塞米松10 mg缓慢静脉注射和10%葡萄糖酸钙加入5%葡萄糖注射液250 mL静脉滴注。最后经抢救无效死亡。